就医帮 | 五天新生儿闯过“生命禁区”,首都儿童医学中心成功实施肝母细胞瘤切除术

出品 | 搜狐健康
作者 | 首都儿童医学中心新生儿外科主任医师张军、医师魏延栋
摄影 | 首都儿童医学中心新生儿外科主任医师 张军
编辑 | 刘家碧
2025年6月,首都医科大学附属首都儿童医学中心新生儿外科主任医师张军带领团队,凭借精湛医术与多学科协作力量,成功为一名出生仅5天的新生儿实施肝右叶巨大肝母细胞瘤切除术,帮助患儿闯过“生命禁区”,标志着医院在新生儿恶性实体肿瘤救治领域取得重要突破。
危急!患儿未出生就被肿瘤“盯上”
这名患儿在母孕31周产检时,就被发现肝脏存在肿物。随着孕期推进,至孕37周时,肿瘤竟疯狂生长,高度怀疑为恶性肿瘤。为了争取胎儿的生存机会,产科当机立断,紧急实施剖宫产手术。孩子出生后,即刻被转运至首都儿童医学中心接受进一步治疗。经增强CT检查,令人揪心的结果显现:肝右叶存在一个10×8×6cm的巨大肿瘤,诊断直指肝母细胞瘤。这种多见于3岁以下婴幼儿的恶性胚胎性肿瘤,占据了儿童肝脏恶性肿瘤的90%以上。
更危急的是,孩子出生后,出现纳奶呕吐症状,超声检查显示,巨大的肝脏肿瘤压迫十二指肠,导致肠梗阻,更为凶险的是,瘤体已经出现破裂征象。而肝母细胞瘤一旦破裂,将引发致命性出血,而新生儿肝脏手术本身就伴随着极高的死亡率,加上孩子日龄极小、体重低,这场手术无疑在挑战医学的极限。
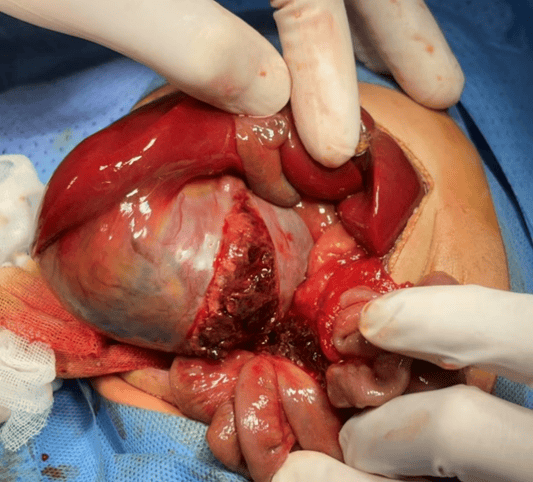 图说 / 肿瘤破裂压迫肠管
图说 / 肿瘤破裂压迫肠管
突破!多学科协作创造生命奇迹
面对重重危机,张军主任医师带领团队联合麻醉科等多学科,展开紧急会诊,制定手术方案。在孩子出生第5天,手术正式拉开帷幕。麻醉科主任潘守东带领团队全程严密监测。手术台上,张军主任医师采用“非肝门阻断”技术,在避免肝脏缺血损伤的前提下,如同“拆弹专家”般小心翼翼地操作。最终,重达200
克的巨大肿瘤被完整切除,肠梗阻问题也得到妥善处理。术后病理确诊为肝母细胞瘤,且手术切缘阴性,达到根治标准。如今,患儿恢复状况良好,肝功能未受影响,已能正常纳奶。
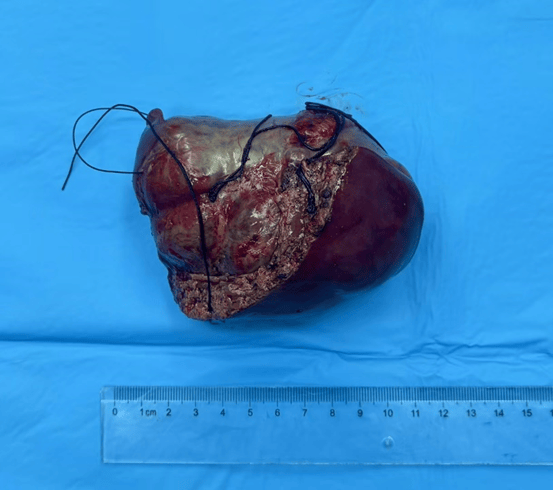 图说 / 完整切除肝肿瘤
图说 / 完整切除肝肿瘤
张军主任医师表示,新生儿肝母细胞瘤虽然罕见且凶险,但通过手术联合化疗的规范化治疗,患儿的生存机会将得到显著提升,5年生存率可达80%。此次手术的成功,不仅彰显了多学科协作在疑难重症救治中的强大价值,更为新生儿实体肿瘤救治建立起“产时—产后一体化”的全新范式。同时,这个病例也为广大孕妇敲响健康警钟,孕期超声筛查至关重要,若发现胎儿肝脏占位,务必及时转诊至具备新生儿肿瘤救治能力的医疗中心,为新生命的健康筑牢防线。
上一篇:关于早恋的班会
