一发现就是晚期!胰腺癌最爱伪装成“胃痛”
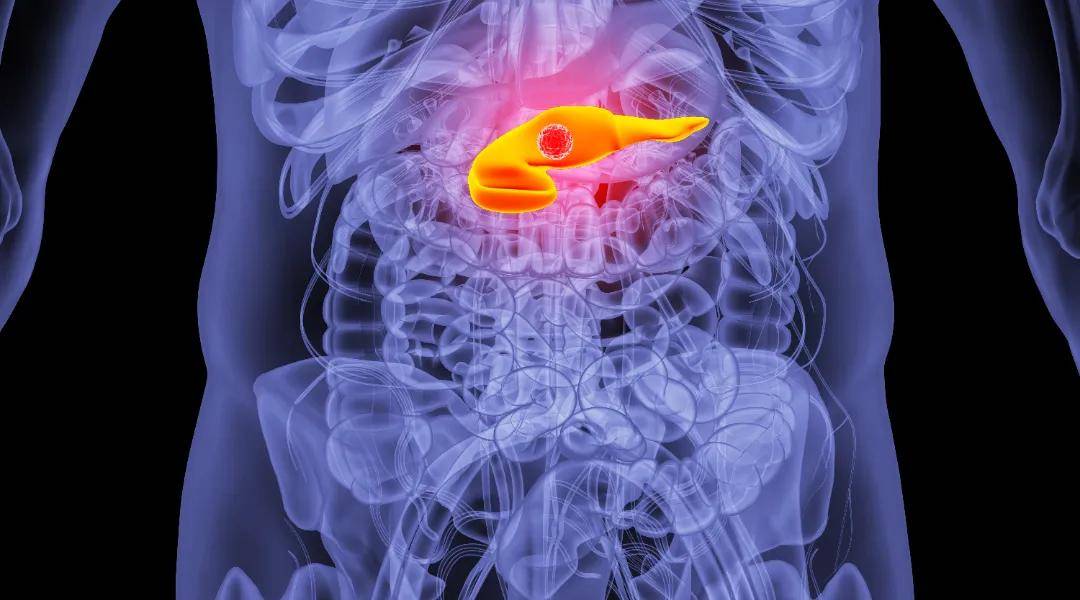
胰腺是人体重要的具有消化和内分泌“双重功能”的器官,位于腹腔深部,被胃、十二指肠、肝脏等器官层层包裹。胰腺主要分泌胰液,可助人体分解和吸收蛋白质、脂肪及碳水化合物。此外,胰腺还负责分泌胰岛素和胰高血糖素等,对调节和维持血糖稳定至关重要。
如果胰腺一旦发生癌变,将会导致严重和不可逆后果,还会对患者身体健康造成极大威胁,且治疗难度极大,预后极差。
 图源:摄图网
图源:摄图网
胰腺癌因其隐匿性强、早期症状不明显、恶性程度高等特点,常常被称作“沉默杀手”。据2024年国家癌症中心报告,我国2022年新增胰腺癌约11.9万例,死亡约10.6万例,在所以癌症发病率中居第10位,死亡率居第6位。因此,早期发现和预防胰腺癌显得尤为重要。
由于胰腺癌早期症状往往与胃病高度相似,如上腹痛、腹胀、消化不良、食欲下降等。数据显示,超过60%的胰腺癌患者早期常被误诊为胃炎、胃溃疡等疾病,直到出现腰背部疼痛,皮肤发黄,体重骤降,陶土色大便等,才发现是胰腺癌(超50%患者确诊时已是晚期)。
 图源:摄图网
图源:摄图网
一、胰腺癌“五大”的可怕之处
1、位置隐蔽
胰腺体积小,且藏于腹腔深处,检查时不易被发现。
2、疼痛无规律
胃痛多与进食相(如空腹痛、餐后痛),而胰腺癌的腹痛常为持续性钝痛,夜间加重,平躺时更明显,蜷缩或前倾体位可短暂缓解。
 图源:摄图网
图源:摄图网
3、伴随“隐形消耗”
肿瘤快速生长会大量消耗能量,患者即使饮食正常,也会在1-3个月内体重下降10%以上,出现乏力、贫血等全身症状。
4、治疗难度大
恶性程度高,生长快,易变异扩散,治疗难度大,平均生存期6个月,5年生存率5%-10%。
 图源:摄图网
图源:摄图网
5、复发率高
根治性手术+化疗是唯一可能让患者长期生存的方法,患者5年生存率约为40%。但术后仍有超过80%的患者在2年内会复发。对于复发患者,只能通过化疗和支持治疗来延长生命、缓解症状。
二、胰腺癌的“早期警报”:
这些信号别再当胃病!
1、持续性上腹痛,向腰背部放射
约80%的患者会出现腹痛,多为中上腹或左上腹隐痛,可放射至腰背部,夜间或平躺时加重。常被误认为“腰肌劳损”或“腰椎问题”。
 图源:摄图网
图源:摄图网
2、皮肤、眼白发黄(黄疸)
胰头癌易压迫胆总管,导致胆汁无法正常排入肠道,患者表现为皮肤、巩膜黄染(眼白变黄),尿液深如茶色,大便呈陶土色。这种黄疸会进行性加重,与肝炎、胆结石引起的黄疸不同,常伴随皮肤剧烈瘙痒。
3、新发糖尿病或血糖突然失控
胰腺癌变会破坏胰岛细胞,导致胰岛素分泌减少。约40%的胰腺癌患者在确诊前2年内会出现“新发糖尿病”,或原有糖尿病患者血糖突然难以控制,如空腹血糖持续>7mmol/L。
 图源:摄图网
图源:摄图网
4、脂肪泻与不明原因消瘦
胰腺分泌的消化酶减少,会导致脂肪无法正常吸收,大便表面浮油(脂肪泻),同时患者因营养吸收障碍和肿瘤消耗,即使未节食也会快速消瘦(如3个月内体重下降10%以上)。
三、哪些人是胰腺癌“重点目标”?
这些高危因素要警惕!
1、长期吸烟者
吸烟者患胰腺癌风险是常人的2-3倍,烟草中的苯并芘等致癌物可直接损伤胰腺DNA。
 图源:摄图网
图源:摄图网
2、慢性胰腺炎患者
慢性炎症可反复刺激胰腺,可以引发“炎症-修复-癌变”恶性循环,病程超10年者风险增加6倍。
3、糖尿病患者
糖尿病患者胰腺长期高负荷运转,胰岛素抵抗会加速细胞异常增殖。
 图源:摄图网
图源:摄图网
4、胰腺癌家族史者
一级亲属(比如父母、兄弟姐妹)患胰腺癌,自身风险增加3-5倍。
5、高脂饮食/肥胖人群
每日摄入红肉>100g、BMI≥28的人群胰腺癌风险升高36%。
6、长期接触化学物质者
如苯胺、石棉等职业暴露者,患癌风险显著增加。
 图源:摄图网
图源:摄图网
四、早发现的“金标准”:
40岁后,这些筛查必须做!
1、血清肿瘤标志物检测
其中CA19-9是胰腺癌最常用标志物,约80%患者会升高(正常值<37U/ml)。若CA19-9持续升高(>200U/ml),需高度警惕。
2、影像学检查
- 超声内镜:将超声探头经口腔送入胃/十二指肠,可清晰观察胰腺,发现<1cm的早期肿瘤,并引导穿刺活检。
- 增强CT/MRI:可显示肿瘤位置、大小及周围侵犯情况,是胰腺癌分期的“金标准”。
- 磁共振胰胆管成像:能精准显示胰管、胆管是否扩张,辅助鉴别胰头癌与胆管结石。
 图源:摄图网
图源:摄图网
五、远离“癌王”:
从“主动防御”开始
- 戒烟限酒:戒烟5年后,患胰腺癌风险下降30%;每日酒精摄入量<15g(约1杯红酒)。
- 调整饮食:少吃红肉(每周<350g)、腌制/油炸食品,多吃西兰花、柑橘等富含维生素C的果蔬。
- 控制体重:BMI应保持在18.5-23.9(男性腰围<90cm、女性腰围<85cm)。
- 管理基础病:慢性胰腺炎患者需严格戒酒、低脂饮食;糖尿病患者需定期监测CA19-9。
- 定期筛查:高危人群务必将胰腺检查纳入年度体检,避免“小症状”拖成大问题。
 图源:摄图网
图源:摄图网
筛查建议:
- 普通人群:40岁起每年做1次腹部超声+CA19-9检测。
- 高危人群:30-40岁起每6-12个月做1次超声内镜或增强CT。
- 新发糖尿病患者:每3个月检测CA19-9,必要时做胰腺MRI。
总之,胰腺癌的“伪装”虽可怕,但胰腺的癌变过程并非无迹可寻。对胃的每一次“敷衍”,都可能成为癌细胞的“帮凶”;而一次及时的筛查,或许就能改写命运。记住:身体发出的异常信号,不是“矫情”,而是最后的求救!
上一篇:看不透看不懂
下一篇:“国考”获评最高等级的背后
