肺癌术后9个月就复发转移,有这3个特点的人更容易中招
癌症患者最难熬的就是前5年,它就像一道门槛,跨过去就意味着新生。但很多人并不清楚这5年该如何顺利度过,全凭运气吗?显然不是!
今天我们就来看看这位术后仅9个月就发现转移的肺癌患者的经历,原来这一切都不是随机发生,很多高危风险早早就已有迹可循,只是你没看到!
PART01 病情概述
2024年初,58岁的王先生发现自己咳嗽、咳痰总不好,前前后后持续了一个多月,到了5月份他决定还是到医院查查怎么回事。

不查不知道,胸部CT发现左肺下叶肿块占位灶,而且个头还不小,较大截面有6.1cmx4.8cm。
于是王先生当月就做了左下肺叶切除术、淋巴结清扫术、肋间神经阻滞术。
病理诊断:
○左肺下叶见差分化腺癌,部分区域伴神经内分泌分化。
○淋巴结转移,发现左喉返神经旁淋巴结2/3枚见癌转移,其余区域淋巴结无转移。
○未见明确脉管内见栓,支气管切端阴性,分期考虑ⅡB-ⅢA期。
○免疫组化:肿瘤细胞:CK7(部分+),NapsinA(+),TTF-1(+),CK20,P40(-),P63(-),CK5/6(-),Syna(少许+),CD56(+),NKX3.1(-),Ki-67(约40%-70%不等)。
术后2024年6月~8月,为了预防转移复发,王先生又跟进了培美曲塞+顺铂化疗,但仅做了3周期就被叫停,因为他的肌酐已经高到179μmol/L,无法耐受化疗。
化疗进行不下去,王先生想试试有没有靶向药和免疫药可用,但基因检测没有突变,PD-L1检测结果<1%,评估结果阴性,靶向药和免疫检查点药物这两个强有力的“后手”也走不通。
至此,王先生感觉他的肺癌治疗之路能走的已经都走了,更何况分期不算太晚,应该问题不大。
但让人没想到的是病情失守来得如此快,2025年2月,王先生术后9个月复查胸部增强CT,又在纵隔内2R区发现了淋巴结肿大,活检穿刺证实低分化腺癌转移Ki-67(+,约70%)。
肺癌9个月复发转移是不是太快了?
这个问题其实早有科研人员为非小细胞肺癌患者总结出了复发转移的时间规律,一项针对T1-T3a、N0-N2期非小细胞肺癌术后患者的研究发现,术后9个月左右是复发转移风险第一个峰值,也是风险最高的阶段,之后风险就会逐步下降,到术后24个月左右迎来第二波复发转移高峰,之后风险继续回落,直到术后第4年,再出现第三波复发转移高峰。[1]

术后复发转移,这3个特点更易中招
王先生肺癌术后9个月复发转移,踩中了风险最高的阶段,这可不是他运气不好,其实风险早已有迹可循,在这里也给大家提个醒。
1、分化差
肿瘤不只看体积大小,它的分化程度同样重要。低分化的癌细胞分裂能力、变异能力、自我修复能力、抗化疗放疗能力都比高分化癌细胞更强。
神经内分泌分化也是一个狠角色,它长得快、跑得早、难对付。
王先生的Ki-67指数高达70%,意味着检测的肿瘤组织标本中约70%的癌细胞处于活跃分裂状态,正在疯狂复制,这种速度有时就连常规化疗都追不上。
2、淋巴结转移/脉管癌栓
手术切除了原发病灶,但不代表就消除了所有隐患,淋巴结转移和脉管癌栓就是癌症复发的重要隐患。
淋巴系统和血液系统是癌细胞扩散到全身的重要通道,当出现淋巴结转移和脉管癌栓则提示肿瘤生物学侵袭性强,预示着癌细胞进入全身播散阶段,需要加强术后辅助治疗来围剿残留病灶。
3、治疗手段受限
在临床中经常能看到像王先生一样因化疗副作用太大终止治疗;无法匹配突变基因吃不了靶向药;以及PD-L1表达阴性,无法从免疫检查点抑制剂治疗中获益的的患者。
这意味着患者将失去一种或几种高效的抗癌武器,对残留癌细胞的清除和转移复发风险的降低也将大打折扣,治愈概率变得不确定。
复发转移后,寻找治疗新出路
王先生复发转移后再次开启治疗之路,2025年3月换了白蛋白紫杉醇+卡铂+贝伐珠单抗的新化疗方案再次尝试,但依然出现了骨髓抑制,药量减半后也仅完成了2周期就不得不放弃。
2025年5月至6月,为了解决局部转移病灶他又接受了碳离子放射治疗。
全身性治疗的缺失与虎视眈眈的高风险因素,让王先生和家人再也坐不住了。如何弥补这部分的治疗漏洞,他找到了清华大学张明徽教授团队。
PART02 第二诊疗建议
经张明徽教授的乐和新医团队分析:
① 王先生肿瘤的低分化、神经内分泌分化、Ki-67(+,约70%)、淋巴结转移等指标让他不得不被划为复发转移高危人群。术后辅助治疗不仅要做,强度还要足够。
② 王先生在治疗过程中化疗不耐受,靶向药无靶点,PD-L1获益可能性低,常规全身性治疗手段乏力,急需新的辅助治疗手段介入,vNKT细胞治疗序贯使用获益证据充分。
vNKT细胞治疗作为一种过继性细胞免疫疗法属于全身性治疗,它不依赖PD-L1表达,也无需靶点匹配,而是通过分离出健康人体内本就有的免疫细胞,经过体外改造扩增,使其具有更强的抗癌能力,再回输给患者。由于vNKT细胞在体内的数量非常少,这种扩增后-活化-回输的方式相当于为给身体请外援。
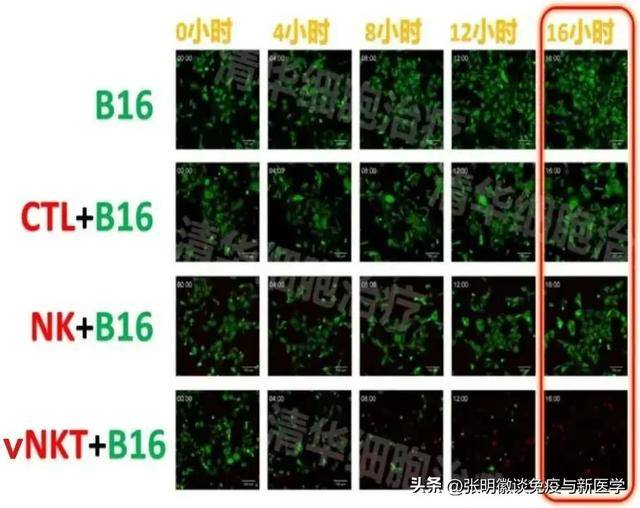
实验条件:有vNKT细胞存在的情况下,经过16个小时,近乎所有B16肿瘤细胞被杀死!
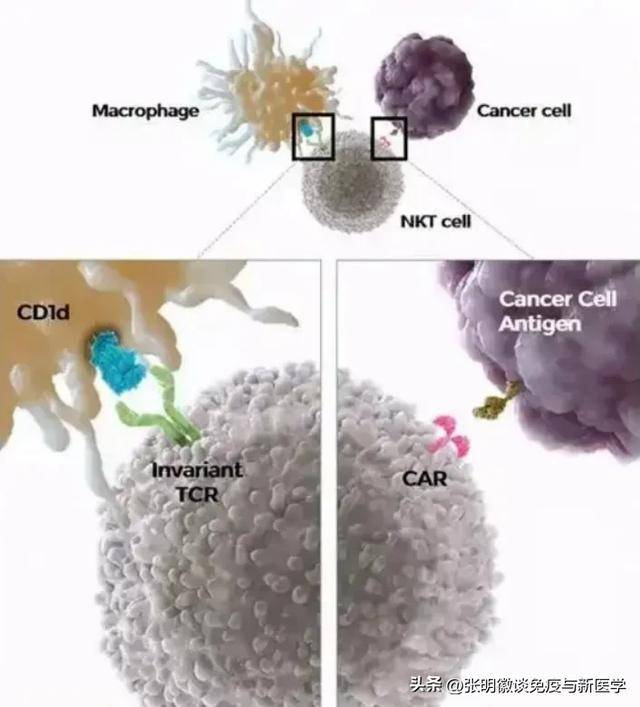
vNKT细胞是一种细胞表面既有T细胞受体TCR,又有NK细胞受体的特殊T细胞亚群,它兼具非特异性和特异性识别肿瘤细胞的双重能力,可以非常快速地杀伤肿瘤细胞。同时调节肿瘤组织内部的免疫微环境,杀伤抑制性免疫细胞MDSCs,打破肿瘤的免疫逃逸也是它的特长。对于重建正常免疫系统、清除残留癌细胞、进一步预防复发转移具有独特优势。
③ 王先生对化疗高度不耐受,安全性成为他选择其他治疗方式的重要条件,与传统的化疗和放疗相比,vNKT细胞治疗的副作用极小,患者更容易耐受。
④ 目前王先生已切除原发病灶,转移后碳离子放射治疗解决了局部病灶,降低瘤负荷后正是介入vNKT细胞治疗的好时机。
听了张教授团队的分析,王先生对vNKT细胞充满期待,于是2025年6月进入治疗,经过8疗程后,通过影像学和肿瘤标志物检查可以看到,淋巴结增大的速度开始放缓,病灶逐渐稳定下来,肿瘤标志物也回落到正常水平。
更让人惊喜的是,vNKT回输后王先生发现自己的体质变好了,感冒发烧的次数比过去明显少了,身上也有力气了,就连头发都开始变黑,皮肤也变细腻,身体又进入了良性循环。
PART03 结论与点评
王先生的经历再次印证了“复发转移并不是靠运气,转移复发早已给过提示,那些“看不见”的残留敌人从未真正离开”。
手术刀可以剔除肉眼可见的肿瘤,但总有极少数狡猾的癌细胞能躲过常规治疗的追杀,它们隐藏、伪装,静待时机卷土重来。
术后9个月的平静期并不是治愈的证明,而是暴风雨前的宁静。
对抗癌症从来不是一场靠运气的博弈,而是一场靠科学洞察先机的持久战。真正笑到最后的是那些敢于直面“高危风险”主动出击的人。精准的监测和前沿的治疗,才是帮助患者跨越5年门槛最坚实的底气。

参考来源:
[1]Romano Demicheli, Marco Fornili, Federico Ambrogi, Kristin Higgins, Jessamy A. Boyd, Elia Biganzoli, Chris R. Kelsey,Recurrence Dynamics for Non–Small-Cell Lung Cancer: Effect of Surgery on the Development of Metastases,Journal of Thoracic Oncology,2012,7(4):723-730. DOI:10.1097/JTO.0b013e31824a9022.
