肠道息肉 “重灾区”,这个部位最易癌变
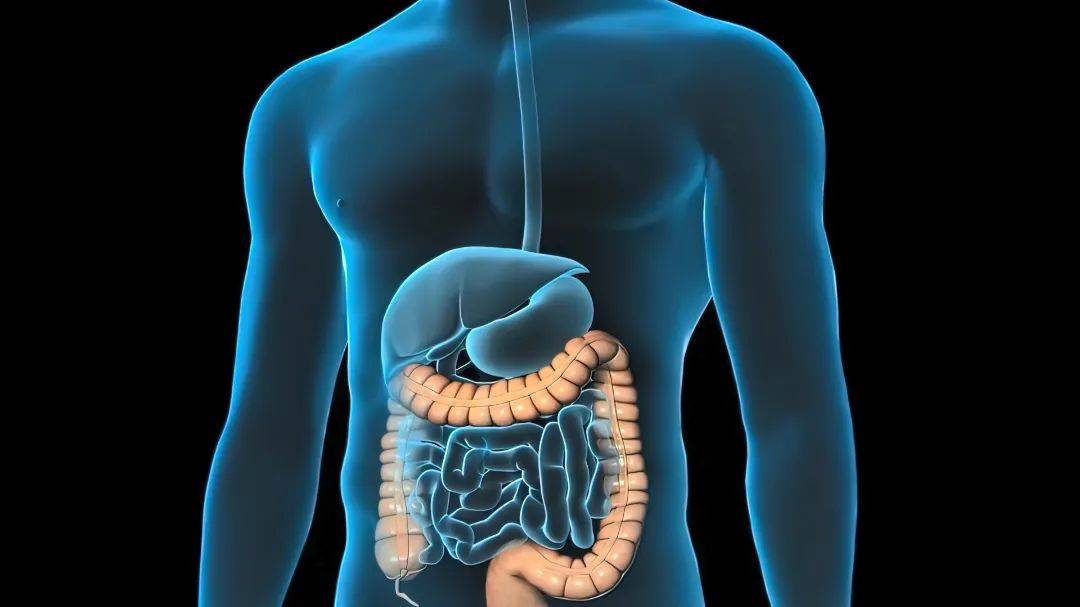
肠息肉,顾名思义,是肠道内壁悄然冒出的赘生物,从食道到结肠的漫长旅途中都可能生长。正是这些息肉,成为了结直肠癌的主要源头——超过90%的肠癌,正是由这些悄然生长的“小东西”一步步演变而来。
1
肠息肉:肠道内的常见“住户”
息肉萌芽、生长乃至早期癌变,身体几乎不会发出警报。没有疼痛、没有出血、没有排便习惯的显著改变。它是潜伏高手。这种“静默”让无数人错失良机,误以为“不痛不痒”就安然无恙。健康错觉成为最大的陷阱。
2
肠息肉与肠癌:一条明确的关联路径
九成以上结直肠癌由息肉演化而来。这不是低概率的“万一”,而是具有显著统计意义的残酷现实。小息肉到癌变并非一蹴而就,常需5~15年。

这段漫长的时间差,正是命运赋予我们的宝贵干预窗口。 当医生在肠镜检查中发现并摘除一枚息肉,其意义远不止于清除一个当下的“异物”,更是精准地斩断了未来一条可能通往肠癌的路径。
3
直肠息肉重灾区:集中在这三个地方
息肉在肠道内并非均匀分布。它们偏爱扎根于“结直肠”——即肠道最末段的大肠部分。其中,直肠、乙状结肠与升结肠,成为了息肉最高发的“重灾区”。而令人警醒的是,肠癌的发生地图与息肉高发区惊人地重合——直肠癌与结肠癌(合称结直肠癌)正是人类最为常见的消化道恶性肿瘤。
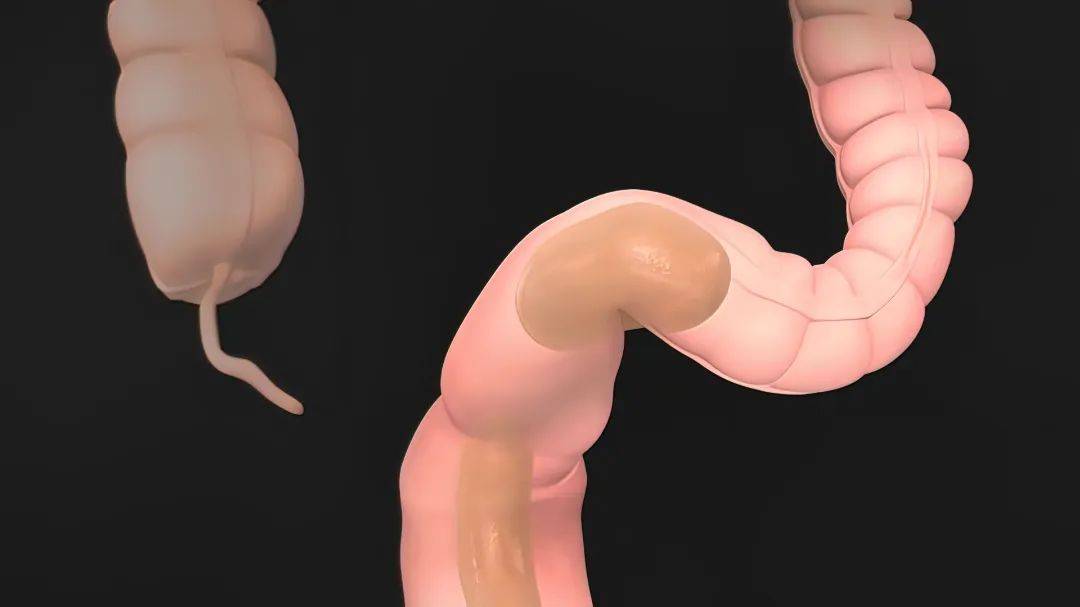
直肠靠近肛门,本应最易被常规指检或短镜触及。然而,人们常因尴尬或轻视,让近在咫尺的隐患成了灯下黑。
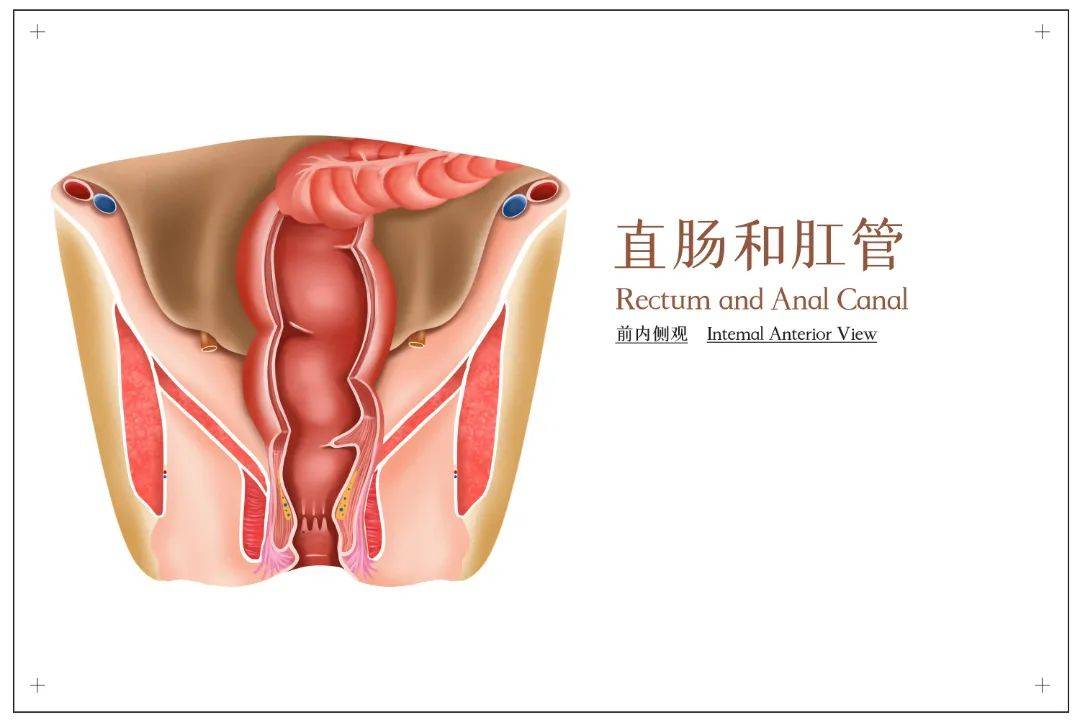
这种空间上的高度一致绝非偶然,它深刻揭示了息肉与肠癌之间无法切割的因果链条。那些在特定部位悄然萌生、逐渐生长的息肉,正是绝大多数肠癌漫长征程中无可争议的起点。
4
破解之道:主动筛查,截杀癌变之路
破局之法,便是主动出击,在症状出现前筛查:
黄金法则:
肠镜是金标准。它不仅能发现息肉,更能当即切除,将癌变扼杀于襁褓。
何时排查:
普通风险人群通常建议在45~50岁开始进行首次肠镜筛查。若有肠癌家族史、个人肠道疾病史(如炎症性肠病)等高危因素,则需更早开始并增加筛查频率。
克服心障:
现代无痛技术早已成熟。能让人在“睡一觉”中完成检查,醒来后无记忆残留。清醒状态下也可选择镇痛镇静方案,显著提升耐受度。

下一篇:向心力公式的推导是什么?
