甲状腺结节大多数良性,但这四种情形需要格外注意
如今体检中,“甲状腺结节” 检出率持续攀升,我国总体患病率超 20%,每 5 人中就可能有 1 人患病。不过无需过度焦虑,临床数据显示约 90% 的甲状腺结节为良性,仅 5%-10% 存在恶变倾向或为恶性。但 “良性居多” 不代表可完全忽视,若结节出现以下四种情形,务必及时就医干预,避免小隐患酿成大问题。
一、结节短期内快速增大,警惕恶变信号
良性甲状腺结节通常生长缓慢,每年直径增幅多不超过 1 厘米,且无明显症状。但若是3-6 个月内结节快速变大(如直径从 1 厘米增至 2 厘米以上),或短期内出现 “脖子变粗”“吞咽异物感”,需高度警惕 —— 这可能是结节性质改变的信号,尤其恶性结节(如甲状腺乳头状癌)因细胞增殖快,常表现为短期内迅速增大。
判断结节是否 “快速增大”,可对比两次甲状腺超声报告,关注纵横径、体积变化,若提示 “体积较前增大超 50%”,或医生触诊时明显感觉结节变大、变硬,需进一步检查。曾有患者因未定期复查,半年内良性结节从 1.2 厘米增至 3.5 厘米,还伴随声音嘶哑,确诊甲状腺乳头状癌后虽手术预后良好,但延误了早期干预时机,增加了治疗难度。
二、超声报告有 “恶性提示”,别掉以轻心
甲状腺超声是判断结节性质的重要手段,若报告出现以下 “恶性倾向特征”,即便无症状也需重视:
边界不清、形态不规则:良性结节边界清晰、形态规则(如圆形或椭圆形),恶性结节因浸润性生长,常边界模糊、形态不规则,呈 “毛刺状” 延伸。
纵横比>1:良性结节多 “横向生长”(左右径大于上下径),若 “纵向生长”(上下径大于左右径),意味着可能向甲状腺外侵犯,恶性概率增 3-5 倍。
低回声、微钙化:良性结节多为等回声或高回声,恶性结节常为低回声,且可能出现 “微钙化”(超声下细小强光点,直径<1 毫米),此特征出现时恶性风险达 60% 以上。
血流信号丰富紊乱:良性结节血流少且均匀,恶性结节因需大量血液供能,血流信号丰富且呈分支状、不规则状分布。
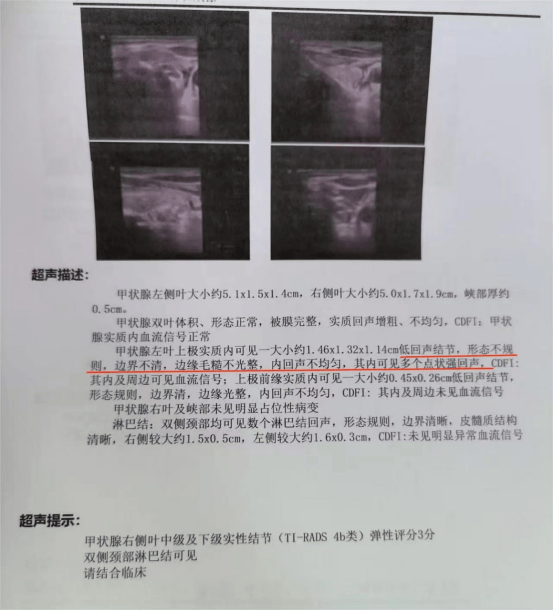
若超声报告同时出现 2 项及以上上述特征,医生通常建议做 “超声引导下细针穿刺活检”,抽取少量结节细胞病理分析,这是目前判断良恶性最精准的方法,准确率超 95%。
三、结节压迫周围器官,出现明显不适
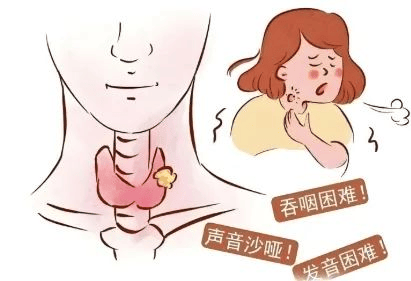
即便结节为良性,若体积较大(直径超 3 厘米)或位置特殊(靠近气管、食管、喉返神经),也可能压迫周围器官引发症状,需及时干预避免器官损伤。常见压迫症状有:
吞咽困难:压迫食管导致进食有 “梗阻感”,吃固体食物时更明显,严重时无法正常吞咽;
声音嘶哑:压迫喉返神经,导致声音低沉、沙哑,长期不缓解可能造成神经永久性损伤;
呼吸困难:压迫气管使其变窄或移位,引发胸闷、气短,平躺或运动时加重,严重时可致缺氧。
曾有患者因担心手术留疤,拖延治疗直径 4.8 厘米的良性结节,最终出现严重吞咽、呼吸困难,就医时发现气管已变形,术后症状才缓解。因此,良性结节若有压迫症状,需及时通过手术或微创消融术(如多模态 AI 智能消融术)去除结节。
四、有甲状腺癌家族史或辐射暴露史,风险翻倍
甲状腺结节性质与 “高危因素” 密切相关,若存在甲状腺癌家族史或头颈部辐射暴露史,即便结节良性,也需密切随访:
家族史:甲状腺癌(尤其乳头状癌)有遗传倾向,直系亲属患病者,本人结节恶变风险比普通人高 2-3 倍;
辐射暴露史:儿童时期因头颈部疾病接受过放疗,或长期从事辐射相关工作且防护不足,结节恶变率是普通人群的 4-5 倍。
这类高危人群即便结节超声表现良性,也建议每 3-6 个月复查一次甲状腺超声,比普通人群随访更频繁;若结节有细微变化(如边界、形态改变),需立即穿刺活检,做到早发现、早诊断、早治疗。
科学应对:定期随访是关键
面对甲状腺结节,“不恐慌、不忽视” 是核心原则。多数良性结节(无快速增大、无恶性提示、无压迫症状、无高危因素)无需特殊治疗,每 6-12 个月复查甲状腺超声即可;若出现上述四种情形,需及时就医,依结节性质和症状选择穿刺活检、手术或微创消融。

日常还需保持规律作息、避免熬夜,合理摄入碘盐,减少辐射暴露(如使用电子设备保持适当距离),降低结节恶变风险。记住,甲状腺结节管理的重点是 “定期随访”,持续监测才能及时发现异常,守护甲状腺健康。
