户世锋医生分享:激素导致股骨头坏死的原因!
郑州中怀堂骨科股骨头坏死研究中心,户世锋医生研究团队揭开激素导致股骨头坏死的病理机制的神秘面纱。

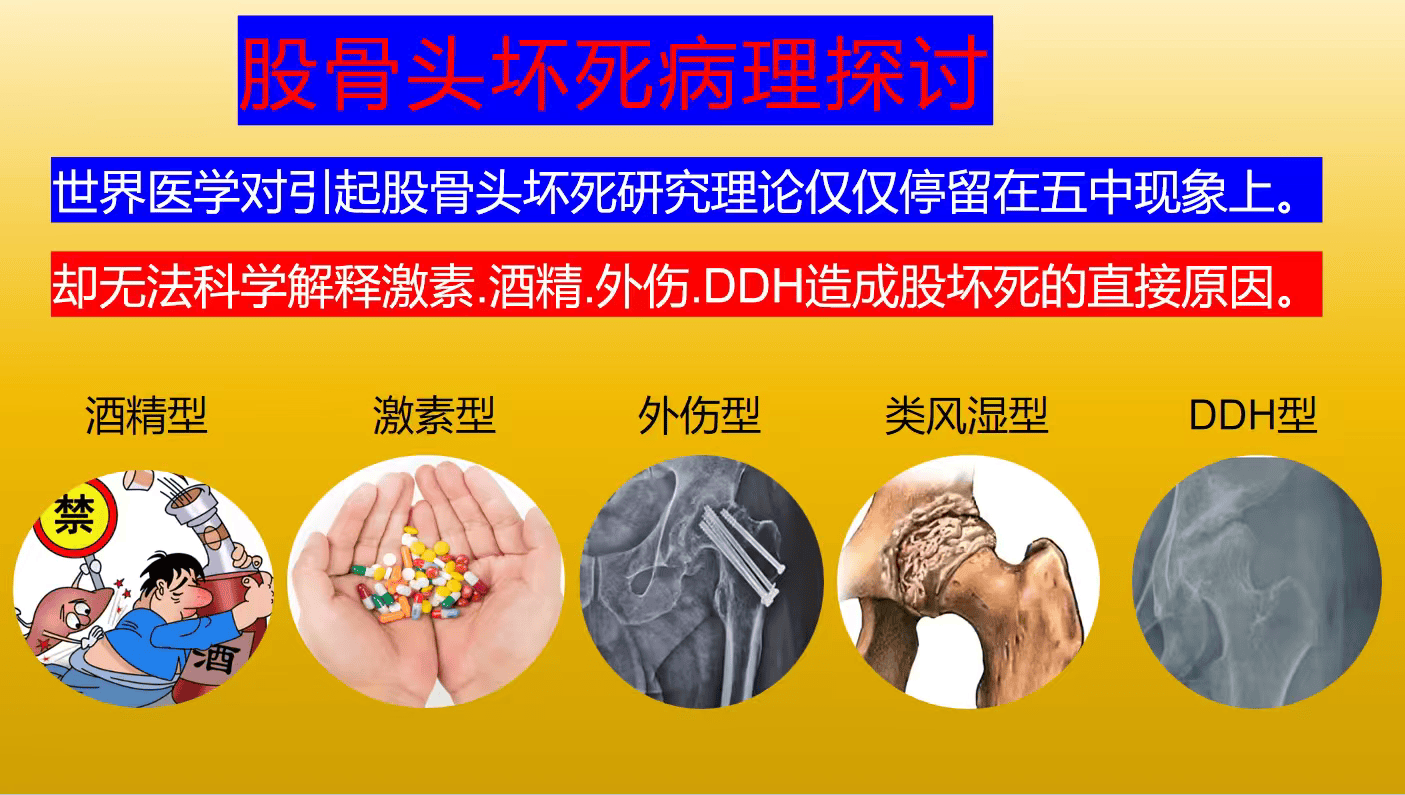
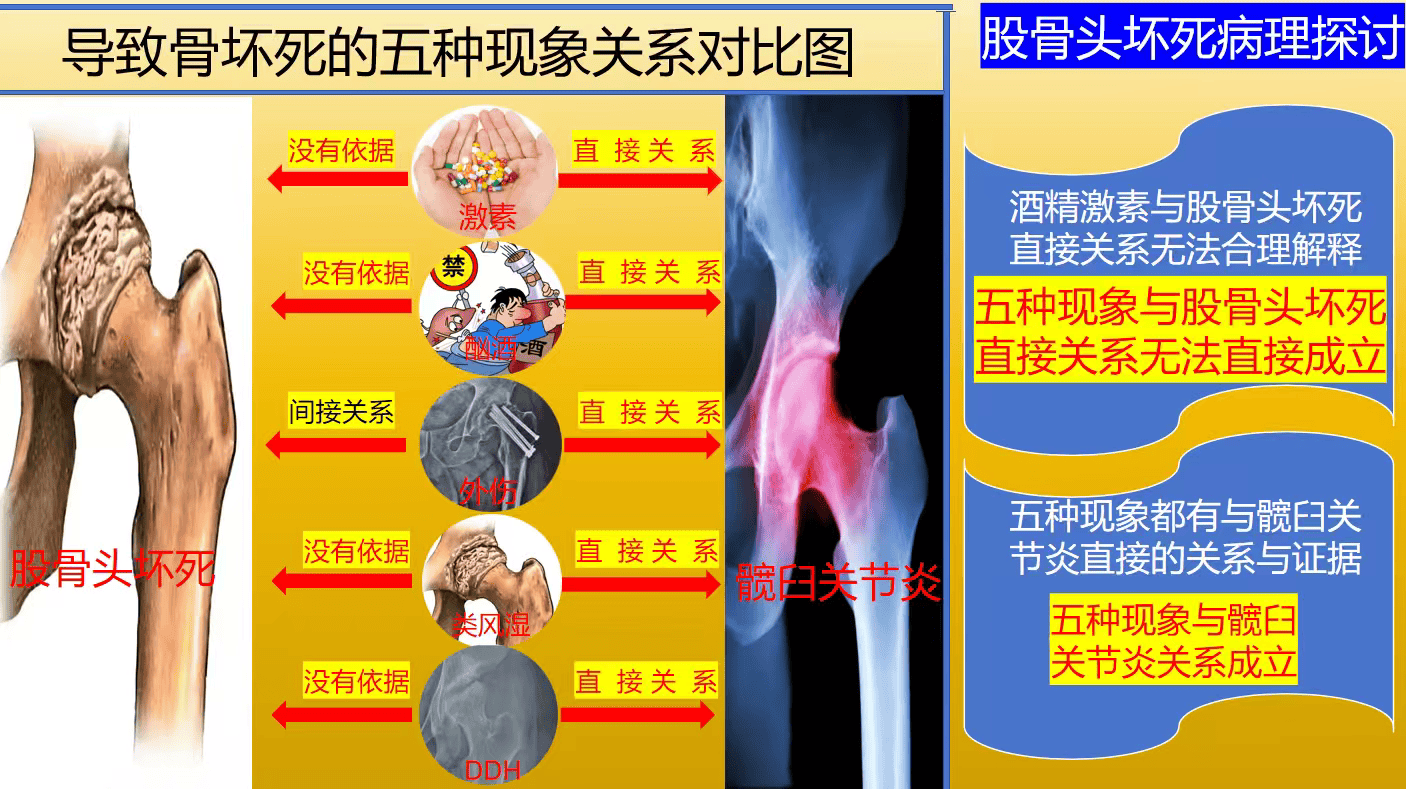
世界医学仅发现:酒精、激素、外伤、遗传、类风湿五种因素可以导致“股骨头坏死”这一现象。目前却无法合理解释五种因素导致股骨头坏死的直接原因。股骨头坏死是一种致残性骨骼疾病,其确切病理机制一直是医学界的难题。目前公认的五大致病因素包括酒精、激素、外伤、遗传和类风湿,但对于其深层的直接致病原因,尤其是酒精如何引发坏死,尚缺乏合理解释。
激素型股骨头坏死方面:传统上人们多认为:是长期服用激素导致脂肪沉淀,栓塞“股旋外动脉”造成股骨头缺血性坏死。该团队经多年研究发现,激素造成脂肪沉淀和血管凝血栓塞的学术论点具有很多疑点,并且缺乏科学论证!这些论点仅仅停留在猜测与判断层面。
为揭开激素非外伤性股骨头坏死病理机制的神秘面纱,户世锋医生通过走访三千多例股骨头坏死患者,并结合国内外内分泌专家对激素型股骨头坏死病理与机制做了多年的深入研究以后,终于发现激素引发股骨头坏死的机制。

研究发现:激素无法直接造成股骨头坏死。激素造成的原因与酒精非常雷同,也是甲状腺旁腺素与维生素D3分泌问题所导致。具体原因是因为一些对激素敏感的人群,在接受激素治疗时,导致人体甲状旁腺素与维生素D3等帮助钙吸收的自然激素分泌失调与代谢紊乱,代谢紊乱和甲状旁腺素与维生素D3合成或者分泌不足,造成低血钙、低血磷、血液PTH水平降低,造成骨细胞代谢降低,成骨能力减低,发生骨质疏松,导致局部受力面积减少而产生高应力的成骨反应,骨细胞破坏,软骨下出现微小骨折,引起局部骨内压升高和出血,软骨与滑膜的无菌性炎症,无菌性炎症造成髋关节局部血液不通,最终导致股骨头因为缺血而坏死。
户世锋医生提醒:激素会导致人体激素分泌紊乱,从而导致钙流失,钙流失会导致骨质疏松症和关节炎以及股骨头缺血性坏死。已经发生股骨头坏死的酒精型患者应该补充维生素D3来增强人体钙吸收,防止未来“骨质疏松”与多关节疾病。
户世锋医生团队通过多年研究和对三千多例病例的分析,指出上述传统观点存在诸多疑点,多停留在假说层面,缺乏直接的科学论证。该团队的研究取得了突破性进展,揭示了激素性股骨头坏死的新机制:激素并非直接导致坏死,而是通过干扰人体内分泌间接引发。其核心路径是:外来激素引发人体吸收钙的激素分泌水平降低,造成短期或者长期钙流失, 钙流失引起骨质疏松,使骨骼承重能力下降,股骨头局部受力面积减小,产生高应力集中,导致骨小梁发生微骨折。
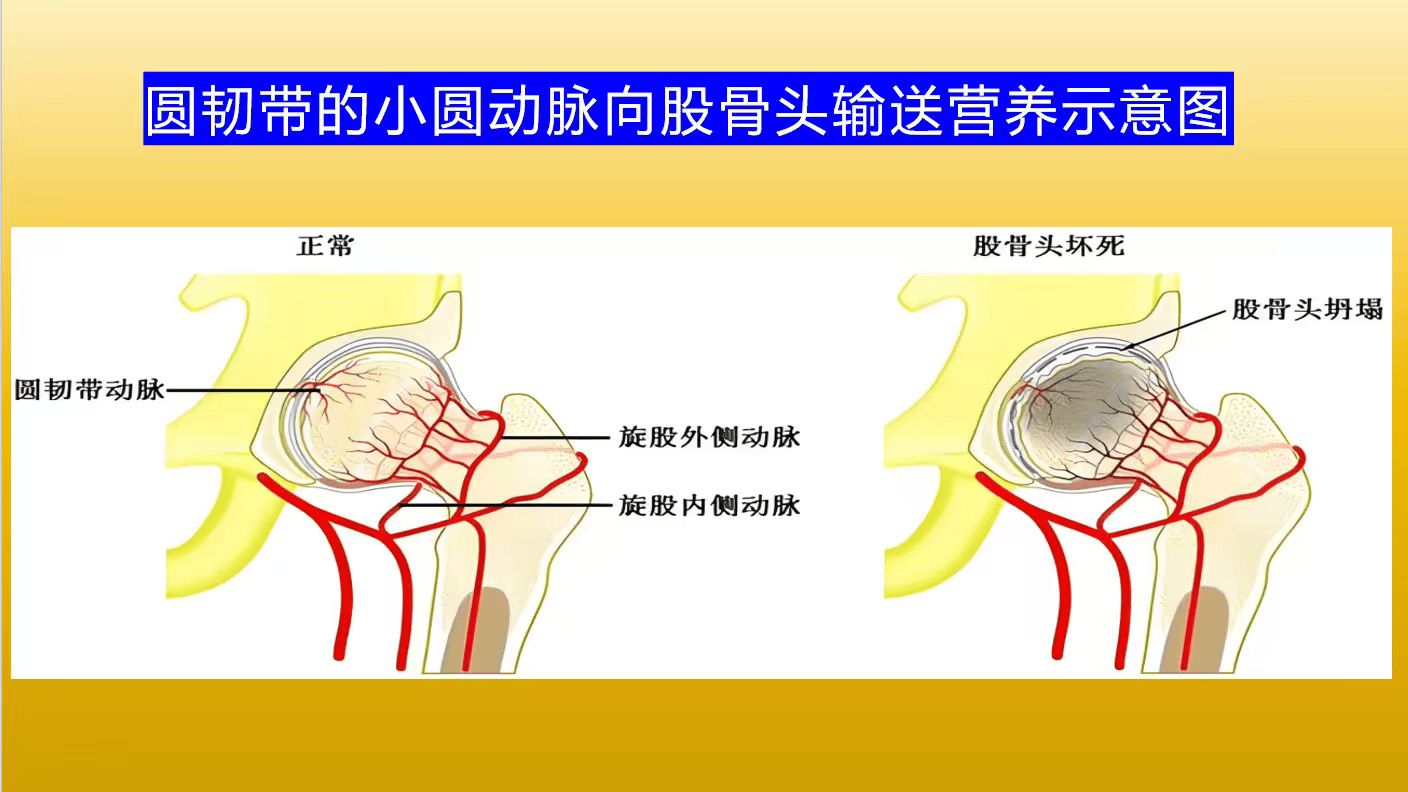
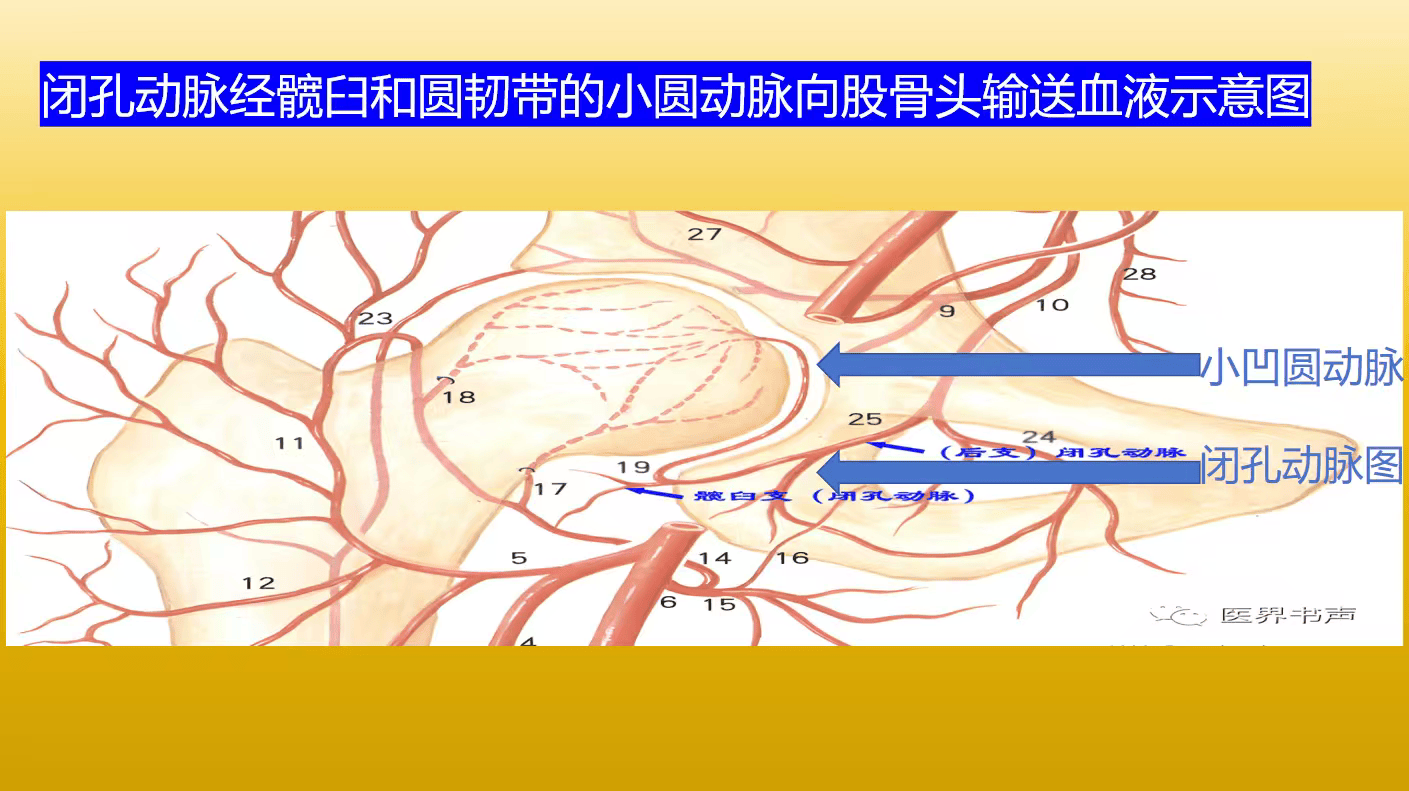
部分患者会因钙流失直接引起关节软骨微骨折,引发局部骨内压升高、出血,并触发软骨与滑膜的无菌性炎症,正是这种持续发展的髋臼关节炎,会引起关节腔内小凹动脉血液循环减少或者中断,最终造成股骨头缺血性坏死与髋臼关节炎合并症。
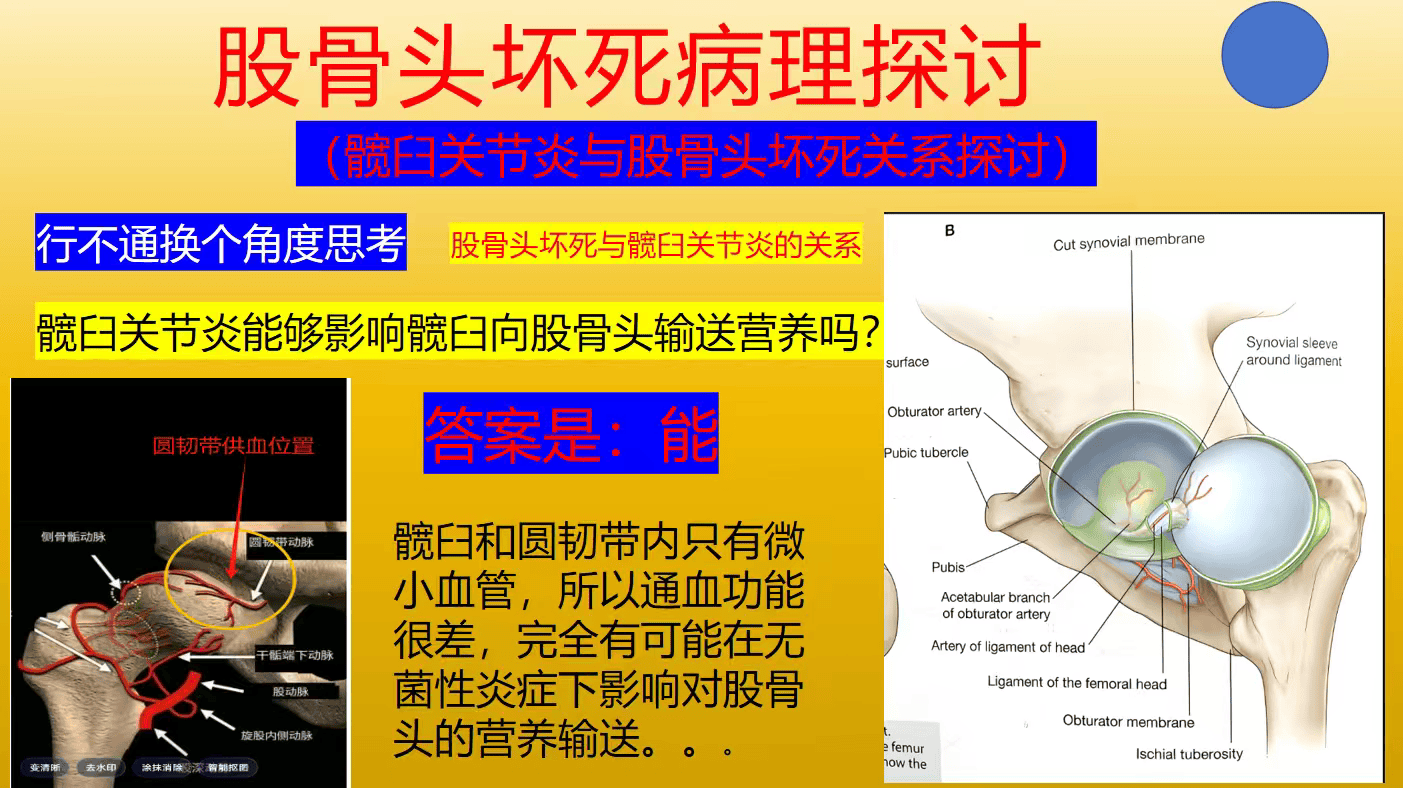
重新定义早期筛查与诊断标准 传统筛查侧重于影像学观察股骨头结构变化(如MRI或X光),但往往发现时已非最早期。根据户世锋团队的理念,诊断窗口应大幅提前。 高危人群生化监测:对于长期饮酒者,应定期进行系列生化指标监测,结合影像检查早期发现。 一:特早期临床检查包括患者是否出现:1:髋关节僵硬。2:腹股沟与后侧疼痛酸沉。 3:内外展功能差。 4:髋关节受限。 5:髋关节处按压疼痛。 二:特早期生化检查包括: 1:钙、磷水平 2:甲状旁腺激素(PTH) 3:维生素D活性代谢物(如25-羟维生素D) 三:特早期影像早期判断。说明:早期股骨头坏死在影像学上往往很难和髋关节炎区分判断。这也是早期容易误诊的原因。 1:积液。 2:骨髓水肿。 这个时期还没有出现关节腔大的病变,积液量一般都不很大,甚至骨髓水肿量很小。但是:一旦积液与骨髓水肿一同出现,加上手检与患者病情叙述符合,就基本可以确定“股骨头坏死早期”。如果不能确定骨髓水肿的存在,就要做定期的核磁检测。上述指标的异常波动,可作为极早期风险预警,远早于影像学改变。
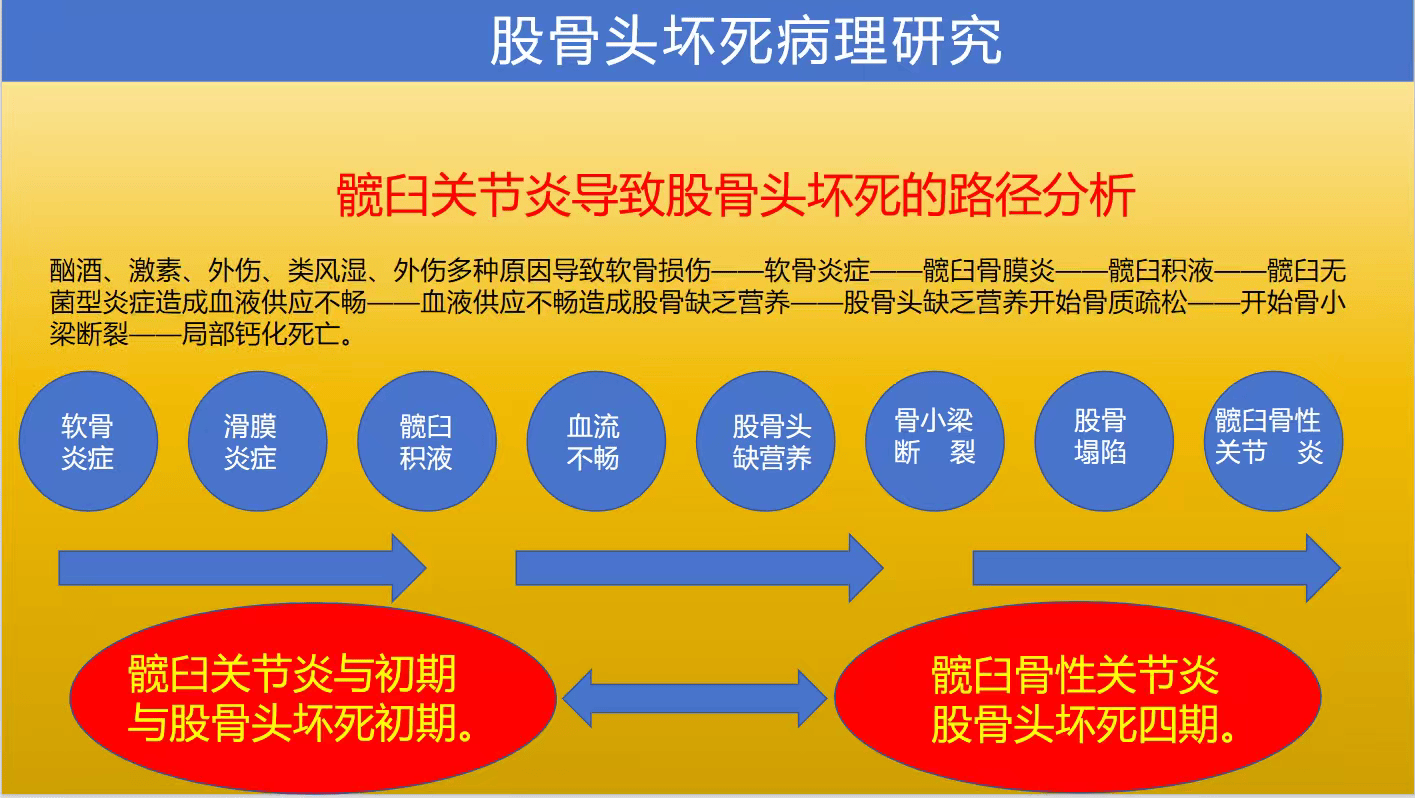
(预防)基于这一新发现,户世锋医生特别强调提醒:必须使用激素的患者,需关注激素会导致的钙质流失问题,及时补充维生素D3提高钙吸收功能(而非补钙),减少股骨头坏死的发生几率。使用激素的同时需要同步定期关注 1:钙、磷水平 2:甲状旁腺激素(PTH) 3:维生素D活性代谢物(如25-羟维生素D),防止激素导致钙流失与骨关节病变。
对于已确诊的酒精性股骨头坏死患者,必须重视钙剂的补充与吸收(特别提醒:钙流失与钙摄入有很大的区别。钙摄入不足补钙,钙流失需要补充维生素D3)。户世锋医生团队对激素型病理的发现将有助于有效防止股骨头坏死的前期发现,并有助于减少激素型股骨头坏死与骨质疏松的发生几率。
户世锋医生写于郑州中怀堂骨科医院股骨头坏死治疗中心2025.8.28

