胃癌从不是突然来的!这6个高发因素,很多人天天都在碰
胃癌作为我国高发消化道恶性肿瘤,发病率常年位居恶性肿瘤前列,且早期隐匿性强,多数患者确诊时已达中晚期。它从不是毫无征兆的“突袭”,而是胃黏膜在长期刺激下,历经“慢性炎症-萎缩-肠化生-癌变”的渐进过程,平均演变周期长达10-20年。研究证实,超90%的胃癌患者,都与长期不良饮食习惯、幽门螺杆菌感染等可控因素相关,这些风险就藏在一日三餐的细节与生活习惯里。
胃癌的早期信号多不典型,多数人确诊前仅出现轻微胃痛、嗳气、反酸等症状,常被当作“胃炎”“胃溃疡”忽视。2024年《中国胃癌早诊早治指南》显示,约72%的患者确诊前1-2年内,曾出现间断上腹痛、食欲减退、餐后饱胀感,但因症状轻微未及时排查,最终错失早期干预时机。更值得警惕的是,35岁以下青年胃癌患者占比逐年上升,其中近六成无家族病史,这意味着胃癌的风险已不再局限于“中老年人群”,而是与全民饮食生活方式深度挂钩。
以下6个高频风险因素,贯穿多数患者的生活轨迹,尤其需要重点警惕。
风险1:饮食失衡,胃黏膜反复受刺激
长期不规律饮食、暴饮暴食,以及偏爱高盐、辛辣、腌制食物的饮食模式,是胃癌的首要诱因。咸菜、腌肉、咸鱼等腌制食品中含有的亚硝酸盐,进入人体后会转化为致癌物质亚硝胺;而长期高盐饮食会直接破坏胃黏膜屏障,导致胃黏膜充血水肿,诱发慢性炎症。2023年《中华消化病杂志》研究指出,每周吃4次以上腌制食品者,胃癌风险提升42%;每日盐摄入量超10克者,风险比常人高2.3倍。

风险2:幽门螺杆菌感染,胃癌的“隐形推手”
幽门螺杆菌是唯一能在胃内强酸环境中存活的细菌,也是明确的胃癌致癌因子。它会破坏胃黏膜屏障,引发慢性萎缩性胃炎、胃溃疡,长期感染还会诱导胃黏膜细胞基因突变,加速癌变进程。
2024年临床研究证实,幽门螺杆菌阳性者胃癌风险比阴性者高6倍,约60%的胃癌患者都曾感染过幽门螺杆菌——这种细菌可通过共餐、口口传播,隐蔽性极强,多数感染者初期无明显症状。

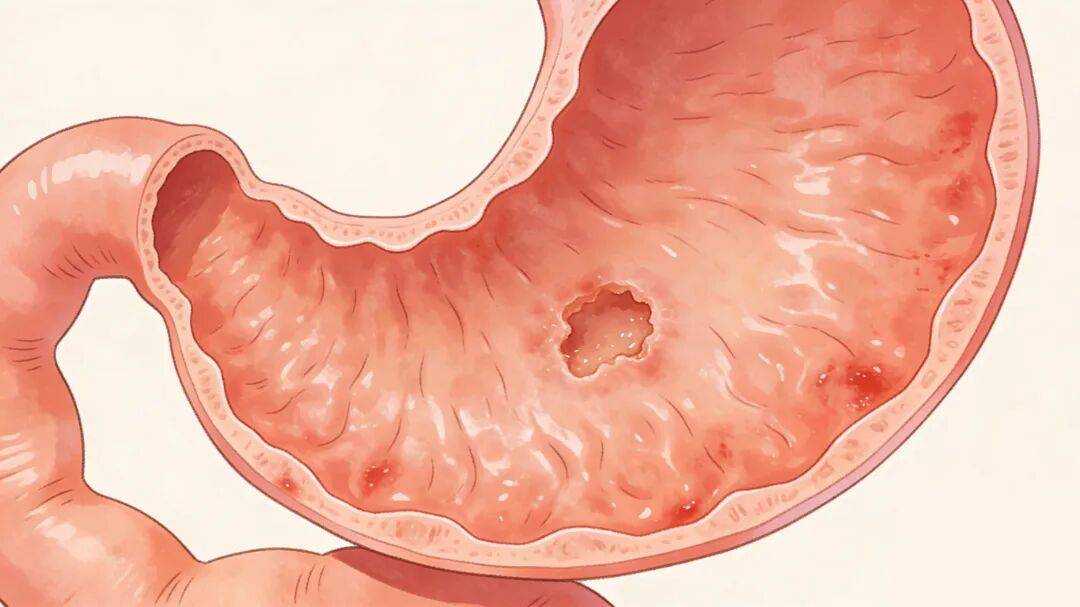
风险3:忽视胃部小毛病,慢性炎症埋下隐患
慢性萎缩性胃炎、胃溃疡、胃息肉等“不起眼”的胃部疾病,若长期不干预,会成为胃癌的“温床”。慢性炎症会让胃黏膜反复经历“损伤-修复”的循环,这个过程中细胞易发生基因突变;而胃息肉(尤其是腺瘤性息肉)本身就是癌前病变,直径≥2厘米的腺瘤性息肉,10年内癌变率可达20%-40%。很多人把胃痛、反酸当作“小毛病”硬扛,或自行吃胃药缓解,殊不知这些症状可能是胃黏膜发出的“预警信号”,拖延越久,风险越高。
风险4:烟酒叠加,双重加重胃部损伤
吸烟与过量饮酒,会对胃部造成“双重打击”。烟草中的尼古丁、焦油等有害物质,会抑制胃黏膜血液循环,削弱胃黏膜修复能力,同时促进胃酸分泌,加重胃黏膜损伤;酒精会直接腐蚀胃黏膜,诱发胃黏膜糜烂、溃疡,长期酗酒还会增强亚硝胺的致癌作用。尤其需要注意“烟酒叠加”的情况,这会让胃癌风险呈几何倍数增长,研究显示,长期吸烟+每日饮酒超50克者,胃癌风险比不吸烟不饮酒人群高8.7倍。

风险5:长期熬夜,胃部修复机制失灵
胃部细胞的更新修复受生物钟调控,夜间11点至凌晨3点是胃黏膜修复的黄金时段。而长期熬夜、作息紊乱,会打乱这一机制,导致胃黏膜无法及时修复损伤,同时降低机体免疫力,让幽门螺杆菌更容易繁殖,加速细胞恶变。2023年《中国胃癌与睡眠质量研究》证实,每日睡眠不足6小时、长期熬夜者,胃癌风险比规律作息人群高2.2倍,且发病年龄更早,病情进展更快。

风险6:家族遗传+忽视筛查,错过早诊窗口
胃癌具有明显的家族聚集性,若直系亲属(父母、兄弟姐妹)患有胃癌,自身患病风险会比常人高2-4倍,且发病年龄可能提前10-15年。更关键的是,多数人因恐惧传统胃镜检查,忽视定期筛查,导致早期病变无法及时发现,最终演变为癌症。其实目前主流的消化道体检套餐已能轻松解决这一顾虑,套餐核心含无痛电子胃肠镜(可三选一适配需求),能直接清晰观察消化道内部,精准排查胃炎、溃疡、息肉及早期胃癌、肠癌,是消化道疾病筛查的“金标准”,全程无痛且精准度高,让筛查不再有心理负担。数据显示,定期通过该套餐做胃肠镜筛查的人群,胃癌、肠癌死亡率可分别降低60%、50%以上,而超80%的胃癌患者确诊时已处于中晚期,错过最佳治疗时机。

主动设防:胃癌可防可治,关键在“早”
胃癌是典型的“可防可治”癌症,其漫长的癌变周期,为预防和早诊提供了充足时间。真正有效的防护,要落实在日常细节与科学筛查中:建议40岁以上人群、有胃癌家族史、幽门螺杆菌阳性、慢性胃病等高危群体,优先选择含无痛电子胃肠镜的消化道体检套餐,按需三选一完成筛查,普通人群每5年筛查一次,高危人群每2-3年复查一次,借助这一“金标准”精准捕捉早期病变;同时定期筛查幽门螺杆菌,阳性者及时规范治疗;调整饮食结构,减少腌制、高盐、辛辣食物摄入,规律三餐,避免暴饮暴食;戒烟限酒,保证每日7-8小时睡眠;出现上腹痛、反酸、食欲减退、体重下降等症状,及时通过胃肠镜排查,切勿自行长期服用胃药掩盖病情。
生死差距,藏在对胃部的重视与科学筛查里。早期胃癌经规范治疗后,5年生存率超90%,而晚期不足10%。这份差距,源于是否愿意调整饮食作息、是否重视幽门螺杆菌筛查,更源于是否主动通过含无痛电子胃肠镜的消化道体检套餐,提前锁定健康隐患。选择科学的筛查方式,主动回应身体的预警,守护胃部与消化道健康,就是守护生命的主动权。

