带状疱疹发病初期及时调理,恢复更快痛苦更少
带状疱疹的早期阶段,通常指皮疹出现后的七十二小时内。这一时期的病理特征是水痘-带状疱疹病毒在感觉神经节内被重新激活,并沿神经纤维向皮肤迁移复制。病毒对神经的侵袭和损伤在此阶段已开始,但大规模炎症反应尚未完全建立。识别此窗口期并进行针对性干预,其意义在于影响疾病的自然进程。
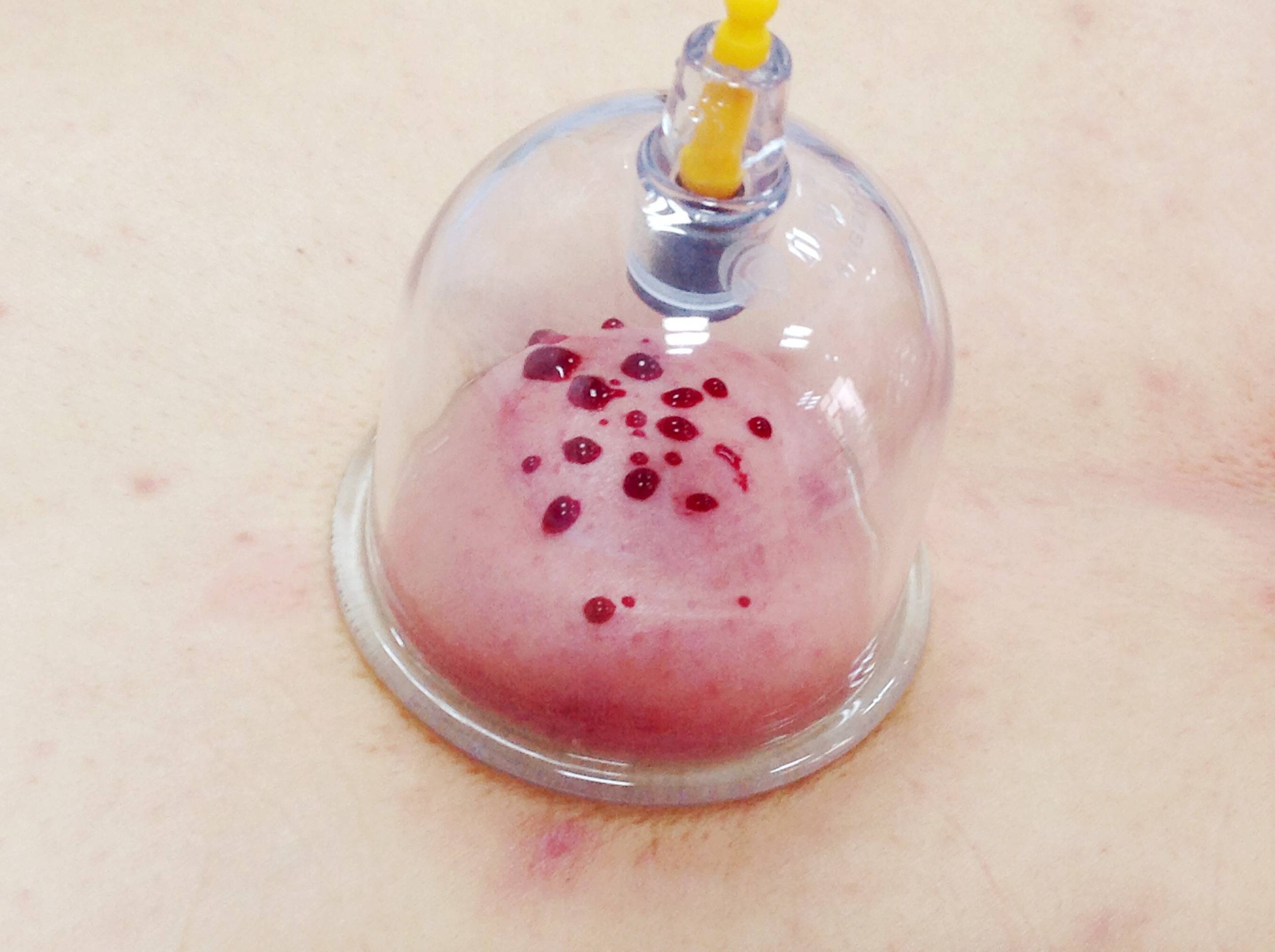
从神经与皮肤的交互关系入手,可以更清晰地理解早期干预的原理。病毒的活动并非孤立事件,它同时涉及神经轴突与皮肤细胞两个战场。在神经内部,病毒复制导致神经炎和神经节炎症;在皮肤表面,则表现为簇集性水疱。早期处理的核心目标,是双重的:一方面需要抑制病毒复制,减少病毒载量;另一方面需管理初起的神经炎症,防止其发展为剧烈且持久的神经痛。这两个目标在疾病初期具有出众的可达成性。
针对病毒复制环节,早期使用特异性抗病毒药物能有效阻断病毒DNA聚合酶的作用。这直接限制了病毒在神经与皮肤中的进一步扩散,从而减轻后续皮损的严重程度与范围。皮损的严重程度与范围,与后续神经损伤的深度存在正相关关系。
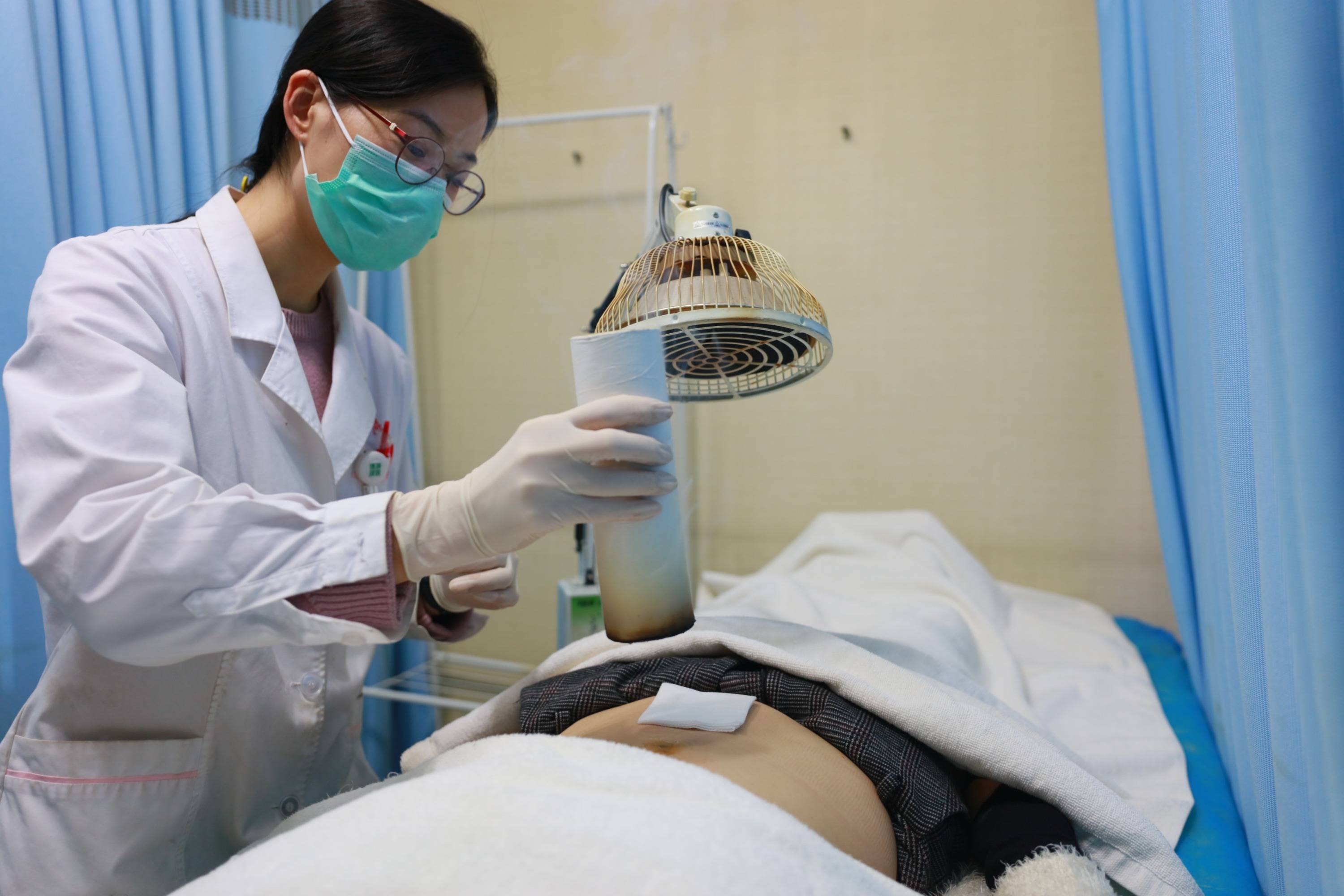
在炎症管理层面,早期介入着眼于神经炎症的级联反应。病毒活动会触发神经内免疫应答,释放多种炎症介质。若此过程不加调控,可能造成神经纤维的持续敏化,即痛觉阈值降低,对正常刺激产生过度反应。早期采用非特异性炎症管理措施,有助于打断这一恶性循环,为神经修复创造更有利的微环境。
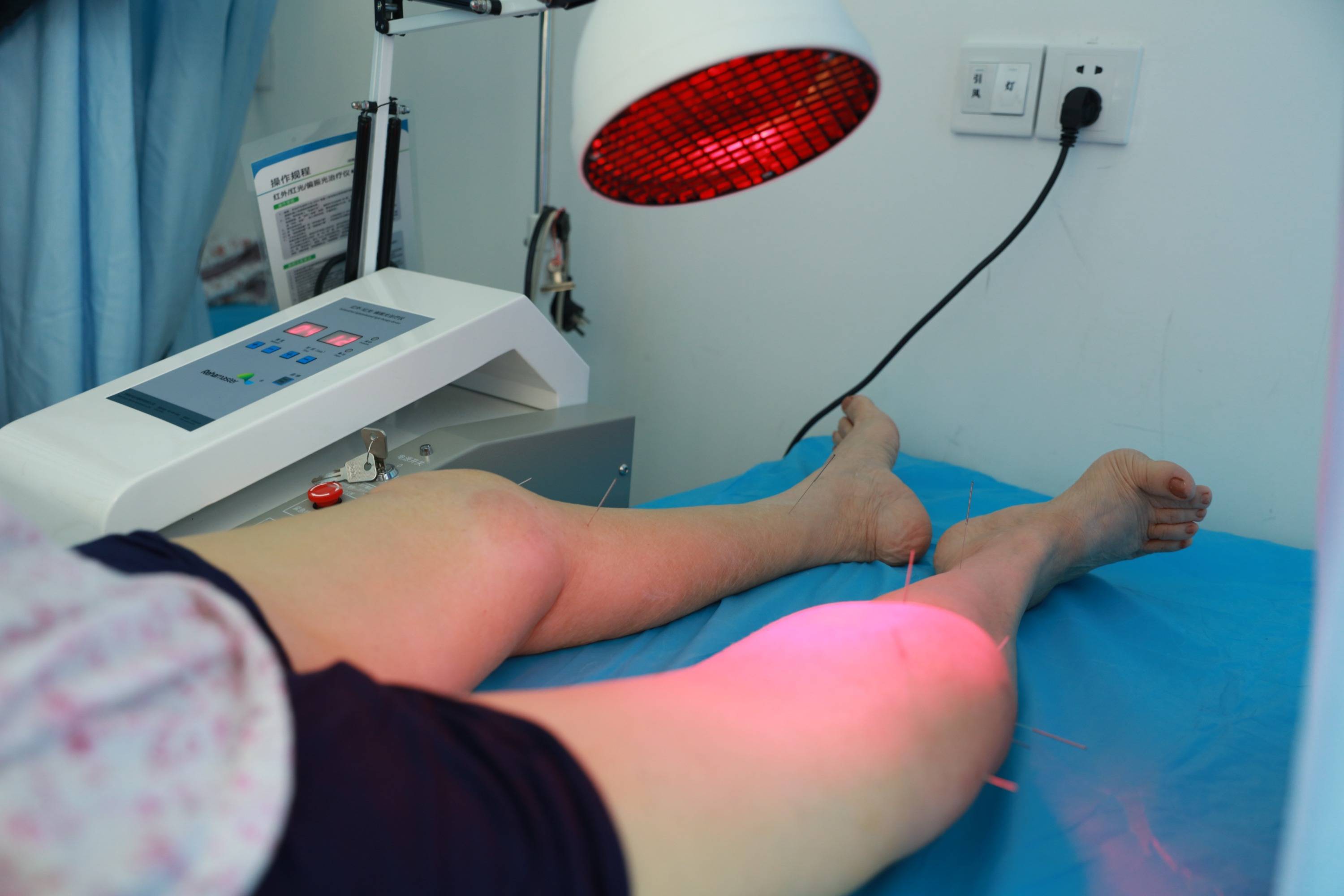
疼痛管理在初期亦有其特殊性。此阶段疼痛源于急性神经炎症,与后遗神经痛阶段的病理基础有所不同。早期使用针对神经病理性疼痛的药物,其目的不仅是缓解当下不适,更在于预防中枢神经系统的疼痛记忆形成,降低疼痛慢性化的风险。
皮肤局部护理在初期具有独立价值。保持皮损区域清洁、完整,避免继发细菌感染,能减少额外的炎症刺激。继发感染会加剧局部炎症,可能间接加重神经炎症反应,延长整体恢复周期。
综合来看,发病初期的调理是一个多环节联动的过程。它并非追求单一指标的迅速改善,而是通过协同作用于病毒复制、神经炎症、疼痛传导及局部护理等多个通路,改变疾病的发展轨迹。其最终效果体现在缩短急性期病程,并降低并发症的发生概率与严重程度。所有措施的有效性均与介入时机密切相关,越早启动,对病理进程的干预潜力越大。
