湿疹对症好药指南:2类常用药,帮你摆脱瘙痒红肿,避开用药误区
提到湿疹,很多人都被反复的瘙痒、红肿折磨——抓破皮还会渗液、结痂,尤其换季、出汗或接触过敏原时更严重。其实针对湿疹,选对“对症药物”能有效缓解不适,但很多人要么盲目用激素药,要么轻信偏方耽误治疗。今天就用大白话,带大家认识两类湿疹常用药,搞懂它们的适用场景、使用要点和注意事项,帮你科学应对湿疹,少走弯路。
一、湿疹用药的“核心逻辑”:为何要分“激素类”和“非激素类”?
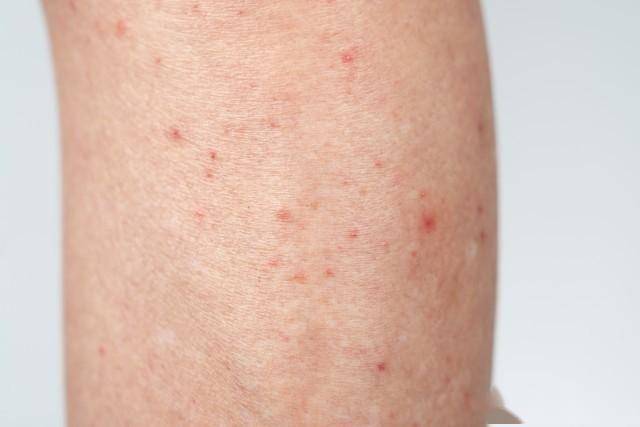
湿疹的本质是“皮肤屏障受损+炎症反应”,用药的核心是“抗炎止痒+修复屏障”。临床常用的两类药,刚好对应不同严重程度的湿疹,这也是它们的关键区别:
- 激素类药膏:像“快速灭火器”,能快速压制皮肤炎症,缓解急性发作期的红肿、瘙痒、渗液,适合湿疹突然加重时用;
- 非激素类药膏(如钙调神经磷酸酶抑制剂、中成药膏):像“温和调理剂”,抗炎的同时能帮助修复皮肤屏障,适合轻度湿疹、敏感部位(如面部、腹股沟)湿疹,或长期维持治疗时用。
在皮肤科临床中,医生会根据湿疹的“严重程度、发作部位、患者年龄”来选药——比如婴幼儿湿疹优先用非激素类药膏,成人急性严重湿疹会短期用弱效/中效激素类药膏,避免“一刀切”用药导致副作用或效果不佳。
二、两类湿疹好药:适用场景、优势及注意事项,别用错
1. 激素类药膏:急性湿疹“快速缓解药”,选对强度是关键
激素类药膏是湿疹急性发作期的“主力药”,尤其适合红肿明显、瘙痒剧烈、甚至有少量渗液的情况,但必须根据“部位和严重程度”选对强度,避免滥用:
- 适用场景:
- 躯干、四肢等“非敏感部位”的急性湿疹(皮肤发红、大片丘疹、瘙痒难忍,影响睡眠);
- 湿疹抓破后轻微渗液,在医生指导下配合湿敷后使用,能快速控制炎症;
- 比如夏天出汗多,手肘、膝盖处突然冒出一片湿疹,红肿瘙痒,涂弱效/中效激素类药膏2-3天,症状就能明显减轻。
- 优势:抗炎止痒速度快,能快速缓解痛苦,避免因抓挠导致皮肤破损、感染,为后续屏障修复争取时间。
- 关键注意事项:
- 别“盲目选强效药”:面部、颈部、腹股沟、阴囊等敏感部位,只能用“弱效激素类药膏”(如氢化可的松乳膏),且连续使用不超过1周;躯干四肢可用中效药膏(如糠酸莫米松乳膏),连续使用不超过2周,强效药膏(如卤米松乳膏)需医生指导,避免长期用导致皮肤变薄、色素沉着;
- 别“无症状还在用”:湿疹红肿、瘙痒缓解后,要及时停药或换成非激素类药膏维持,避免长期用产生依赖性;
- 婴幼儿慎用:2岁以下宝宝皮肤薄,优先用非激素类药膏,若必须用激素类药膏,需选弱效款,且在医生指导下控制用量和时间。

2. 非激素类药膏:轻度湿疹“长期调理药”,敏感部位更适用
非激素类药膏安全性更高,适合轻度湿疹、敏感部位湿疹,或作为激素类药膏停药后的“维持用药”,避免湿疹反复:
- 常见类型及适用场景:
- 钙调神经磷酸酶抑制剂(如他克莫司软膏、吡美莫司乳膏):适合面部、眼睑、颈部等敏感部位湿疹,或婴幼儿湿疹,比如宝宝脸蛋发红、轻微瘙痒,涂这类药膏能抗炎还不刺激;也适合“激素依赖性湿疹”(长期用激素药膏后停药复发),帮助修复皮肤屏障;
- 中成药膏(如除湿止痒软膏、青鹏软膏):适合轻度湿疹(皮肤干燥、少量丘疹、瘙痒不严重),尤其适合怕激素副作用的人群,比如老年人小腿处干燥型湿疹,涂这类药膏能保湿止痒,配合润肤霜效果更好。
- 优势:不含激素,长期用安全性高,不会导致皮肤变薄、色素沉着,适合敏感人群和长期维持治疗,还能帮助修复皮肤屏障,减少湿疹反复。
- 关键注意事项:
- 别“急性严重时单用”:湿疹急性发作期(红肿、渗液多、瘙痒剧烈),非激素类药膏起效慢,单独用效果差,需先联用弱效激素类药膏控制炎症,再换成非激素类药膏维持;
- 注意“皮肤刺激反应”:部分人用钙调神经磷酸酶抑制剂初期,会感觉皮肤有点灼热、刺痛,通常1-2天会缓解,可先小范围试用,无不适再扩大范围;
- 配合润肤霜:用非激素类药膏时,要先涂润肤霜保湿,15分钟后再涂药膏,能增强药膏效果,还能减少皮肤干燥不适。
三、湿疹用药的5个常见误区:别让“错用”加重病情
很多人湿疹反复不愈,其实是踩了用药误区,这5点一定要避开:
1. 误区1:“湿疹就是过敏,只用药不避过敏原”
用药的同时,必须避开诱发湿疹的过敏原或刺激物,否则药白用:
- 常见过敏原:尘螨、花粉、动物毛发、某些食物(如牛奶、鸡蛋、海鲜),可通过过敏原检测明确;
- 常见刺激物:肥皂、洗衣粉、热水烫洗、羊毛衣物,比如有些人用肥皂洗手后,手背湿疹加重,就要换成温和的洗手液,避免热水烫洗(水温控制在37℃以下)。
2. 误区2:“痒就抓,抓破了涂药膏就行”
抓挠会破坏皮肤屏障,导致湿疹加重、感染,甚至留下疤痕:
- 痒时别抓,可轻轻拍打或用冷毛巾湿敷缓解,再及时涂药膏;
- 若皮肤已抓破皮、渗液,要先在医生指导下用生理盐水或硼酸溶液湿敷,待渗液停止后再涂药膏,避免直接涂药膏导致感染。
3. 误区3:“只涂药膏,不做皮肤保湿”
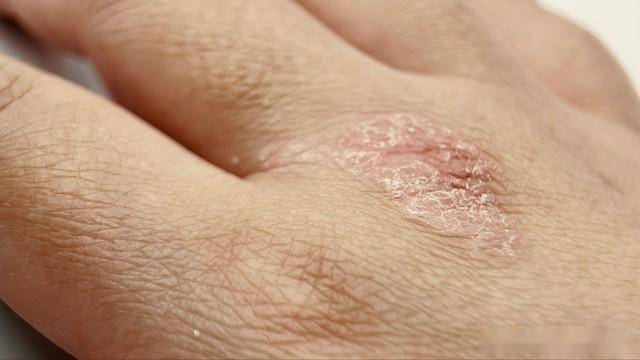
湿疹患者皮肤屏障受损,保湿是“基础治疗”,比用药还重要:
- 每天要涂2-3次润肤霜(如凡士林、医用保湿乳),尤其洗澡后3分钟内涂,锁住皮肤水分,修复屏障;
- 别用“含酒精、香精的润肤霜”,避免刺激皮肤,优先选“无香料、无防腐剂”的医用保湿产品。
4. 误区4:“轻信偏方,不用正规药”
很多偏方(如醋泡、盐水洗、花椒水涂)会刺激皮肤,加重湿疹:
- 比如用盐水洗湿疹,会让皮肤更干燥,甚至刺激破损皮肤引发疼痛;
- 湿疹发作时,一定要用医院开的正规药膏,别轻信“偏方根治湿疹”的说法,避免耽误治疗。
5. 误区5:“湿疹好了就停药,不管后续护理”
湿疹容易反复,停药后要做好护理,避免复发:
- 湿疹缓解后,别立即停掉非激素类药膏,可每周用2-3次维持,同时坚持涂润肤霜保湿;
- 换季、出汗多或接触过敏原时,提前做好防护(如戴口罩、穿纯棉衣物、加强保湿),减少湿疹复发。
四、哪些情况必须就医?别硬扛耽误病情
如果出现以下情况,单纯用药效果差,必须及时去皮肤科就诊,避免病情加重:
1. 湿疹面积大、红肿渗液多,涂药膏1周后无缓解,或反而加重;
2. 湿疹抓破皮后出现流脓、结痂、疼痛,可能是继发细菌感染,需医生开抗生素药膏或口服药;
3. 湿疹反复频繁,每月发作2次以上,影响睡眠和生活,需医生评估是否需要调整治疗方案(如口服抗组胺药、免疫调节剂);
4. 婴幼儿湿疹大面积发作,或伴随发热、哭闹不止,需排除其他皮肤问题,避免误诊。
湿疹的治疗,关键是“对症选药+科学护理”——急性严重时用激素类药膏快速控制,轻度或敏感部位用非激素类药膏调理,同时做好保湿、避开过敏原,才能有效缓解不适,减少反复。但要记住:药膏是“缓解症状”的手段,修复皮肤屏障、避免诱发因素才是“减少复发”的核心,别只依赖药物,忽略日常护理。如果湿疹反复不愈,一定要及时就医,让医生根据你的情况制定个性化方案,别硬扛让小问题变成大麻烦。
